
Cómo Saber si un Cirujano Plástico es Confiable
Elegir un cirujano plástico es una decisión crucial. Aprende a verificar certificaciones, identificar señales de...
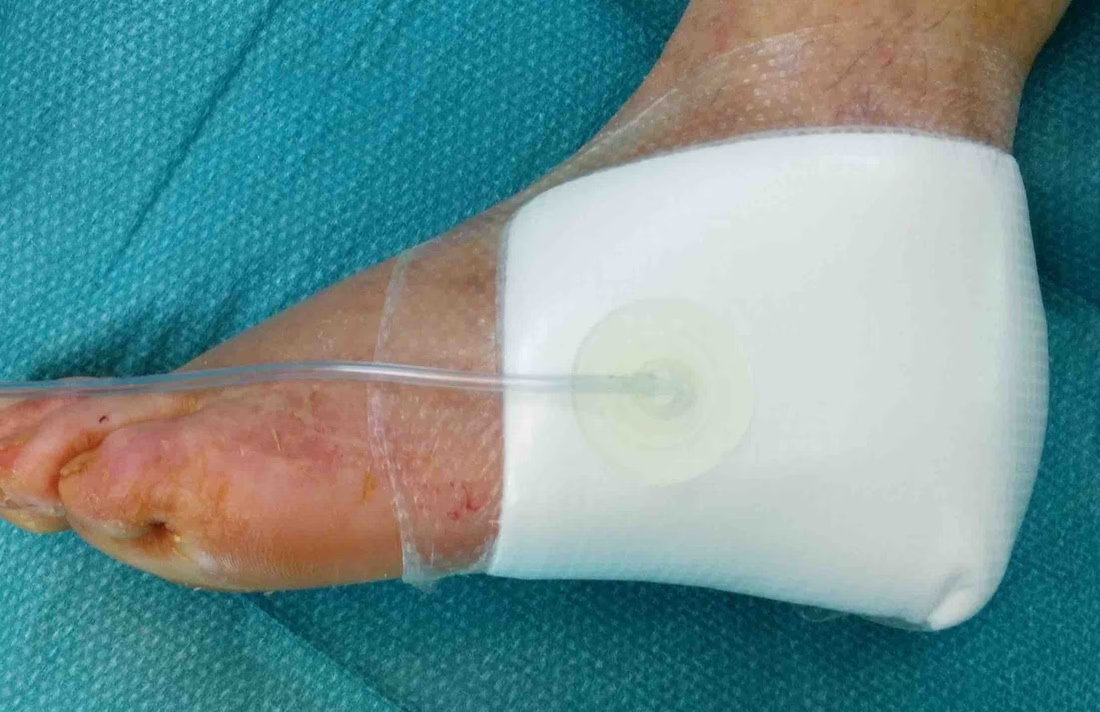
En el campo de la cirugía plástica y la gestión de heridas complejas, la búsqueda de métodos que aceleren la recuperación del paciente y mejoren los resultados es constante. Una de las innovaciones más significativas de las últimas décadas es la Terapia de Cierre Asistido por Vacío (VAC), también conocida como Terapia de Presión Negativa para Heridas (NPWT, por sus siglas en inglés). Este sistema no invasivo ha revolucionado el tratamiento de lesiones agudas y crónicas, ofreciendo una alternativa dinámica y eficaz que promueve una cicatrización más rápida y segura.
La terapia VAC no es simplemente un apósito avanzado; es un sistema activo que crea un entorno óptimo para la curación. Al aplicar una presión negativa controlada sobre el lecho de la herida, se eliminan los fluidos excesivos, se reduce la carga bacteriana y se estimula la formación de nuevo tejido, preparando el camino para un cierre definitivo, ya sea por segunda intención, sutura o mediante procedimientos reconstructivos como injertos o colgajos.
El principio detrás de la Terapia VAC es la aplicación de una presión subatmosférica (negativa) de manera controlada y continua o intermitente sobre la herida. Este proceso ejerce varios efectos beneficiosos a nivel macroscópico y microscópico:
Un sistema de Terapia VAC consta de varios elementos clave que trabajan en conjunto:
Existen principalmente dos modalidades de aplicación según la localización y tipo de herida:
La versatilidad de la Terapia VAC permite su uso en una amplia gama de heridas agudas y crónicas. Algunas de sus indicaciones más frecuentes incluyen:
Como toda tecnología médica, la Terapia VAC tiene sus pros y sus contras, que deben ser evaluados por el cirujano para cada paciente de forma individual.
| Ventajas | Desventajas |
|---|---|
| Acelera la formación de tejido de granulación y el cierre de la herida. | El costo inicial del equipo y los consumibles es más elevado que los apósitos convencionales. |
| Reduce la frecuencia de los cambios de apósito (cada 48-72 horas), disminuyendo el dolor y las molestias para el paciente. | Requiere que el paciente lleve una bomba portátil, lo que puede limitar la movilidad y la comodidad. |
| Manejo eficaz y cuantificable del exudado. | Necesita personal de enfermería entrenado para su correcta aplicación y manejo. |
| Disminuye el edema y la carga bacteriana, reduciendo el riesgo de infección. | Puede haber complicaciones como dolor, maceración de la piel circundante si el sello no es adecuado, o sangrado. |
| Prepara un lecho de herida óptimo para procedimientos reconstructivos. | No es adecuado para todos los tipos de heridas (ver contraindicaciones). |
A pesar de sus beneficios, la Terapia VAC no es una solución universal. Su uso está contraindicado en las siguientes situaciones:
La sensación durante la terapia es generalmente bien tolerada. El principal momento de dolor suele ser durante el cambio del apósito de espuma. Sin embargo, como estos cambios se realizan cada 2 o 3 días, en lugar de varias veces al día como con los apósitos tradicionales, el dolor global asociado al cuidado de la herida disminuye significativamente. Además, se puede administrar analgesia de forma preventiva antes de cada cambio.
La duración del tratamiento es muy variable y depende del tamaño, la profundidad y la causa de la herida, así como del estado general de salud del paciente. En algunos estudios, la duración media del tratamiento para heridas suprafasciales fue de unos 29 días. En casos de mordeduras de araña, la cicatrización completa se logró en 3 a 5 semanas. Es un proceso que requiere una evaluación continua por parte del equipo médico.
Si bien el costo diario de la Terapia VAC es superior al de las curas convencionales, múltiples estudios económicos han sugerido que puede ser costo-efectiva a largo plazo. Al acelerar la cicatrización, reducir las tasas de infección, disminuir el tiempo de hospitalización y la necesidad de cirugías reconstructivas más complejas, el costo global del tratamiento del paciente puede verse reducido.
Sí, existen sistemas de VAC ambulatorios con bombas más pequeñas y portátiles que permiten al paciente ser dado de alta y continuar el tratamiento en su domicilio. Esto mejora la calidad de vida y libera camas hospitalarias. El paciente o sus cuidadores reciben formación para manejar el dispositivo y acuden a revisiones periódicas en el hospital o centro de salud.
La Terapia de Cierre Asistido por Vacío (VAC) ha dejado de ser una novedad para convertirse en una herramienta estándar y fundamental en el arsenal del cirujano plástico y general para el manejo de heridas complejas. Su capacidad para crear un ambiente de curación ideal, controlar la infección y preparar activamente el tejido para el cierre definitivo ha mejorado drásticamente el pronóstico de pacientes con lesiones que antes eran extremadamente difíciles de tratar. Aunque no está exenta de costos y contraindicaciones, su correcta indicación y aplicación por un equipo especializado puede significar la diferencia entre una recuperación larga y complicada y una cicatrización eficiente y exitosa.

Elegir un cirujano plástico es una decisión crucial. Aprende a verificar certificaciones, identificar señales de...

Descubre la gama de procedimientos del Dr. Enzo Isola. Desde rinoplastia y aumento mamario hasta...

¿Pensando en una cirugía estética? Descubre si OSDE la cubre y cómo funciona la baja...

¿Alguna vez te has preguntado quién paga las complejas cirugías del exitoso programa Botched? Descubre...