Guía para elegir una clínica estética segura
Tu seguridad es lo primero. Antes de cualquier procedimiento estético, aprende a identificar una clínica...
Una de las preguntas más frecuentes al considerar un procedimiento quirúrgico es, sin duda, la relacionada con los costos y la cobertura del seguro. La cirugía plástica, a menudo asociada con la mejora estética, genera una gran confusión en este ámbito. ¿Mi seguro social o mi póliza privada cubrirá la operación que necesito? La respuesta no es un simple sí o no, sino que depende de un factor crucial: la diferencia entre un procedimiento puramente cosmético y uno que es médicamente necesario.
Navegar por el complejo mundo de las pólizas de seguro puede ser abrumador, pero comprender los criterios que utilizan las aseguradoras es el primer paso para determinar si tu cirugía podría ser cubierta. En este artículo, desglosaremos qué tipos de cirugías plásticas suelen tener cobertura, cómo demostrar la necesidad médica de un procedimiento y qué pasos seguir para aumentar las posibilidades de obtener una aprobación.

Para las compañías de seguros, la intención del procedimiento lo es todo. Aquí radica la distinción principal que determinará la cobertura.
La línea entre ambas puede ser difusa en ocasiones. Una cirugía puede tener tanto componentes reconstructivos como estéticos, y es en estos casos donde la correcta documentación y justificación médica se vuelven vitales.
Aunque un procedimiento sea conocido popularmente como “estético”, puede ser considerado médicamente necesario bajo ciertas circunstancias. A continuación, exploramos algunos de los casos más comunes donde una aseguradora podría aprobar la cobertura, total o parcial.
Una “rinoplastia” es un caso clásico de dualidad. Si el objetivo es únicamente cambiar la forma de la nariz por insatisfacción estética, no será cubierta. Sin embargo, si la cirugía es necesaria para corregir problemas respiratorios causados por un tabique desviado (septoplastia) u otras anomalías estructurales que obstruyen el flujo de aire, el procedimiento se considera funcional y reconstructivo. A menudo, la septoplastia para mejorar la respiración se realiza junto con una rinoplastia para mejorar la forma, y en estos casos, el seguro puede cubrir la porción funcional de la cirugía.
El exceso de piel en los párpados superiores no es solo una preocupación estética. En muchos pacientes, esta piel puede caer sobre las pestañas y obstruir el campo visual periférico, dificultando actividades como leer o conducir. Cuando se puede demostrar mediante pruebas oftalmológicas que la visión está comprometida, una blefaroplastia se considera médicamente necesaria y es frecuentemente cubierta por el seguro.
Existen varios escenarios en los que la cirugía de senos no es cosmética:
Tras una pérdida de peso significativa (por ejemplo, después de una cirugía bariátrica), es común que quede un gran exceso de piel, especialmente en el abdomen (pannus o faldón abdominal). Este exceso de piel puede causar problemas graves, como infecciones cutáneas crónicas, sarpullidos, ulceraciones y dificultades para la movilidad y la higiene. Una panniculectomía, que es el procedimiento para extirpar este faldón de piel, puede ser cubierta si se demuestra que causa estos problemas médicos. Es importante distinguirla de una abdominoplastia completa, que también tensa los músculos abdominales y suele tener un componente estético mayor que no siempre es cubierto.
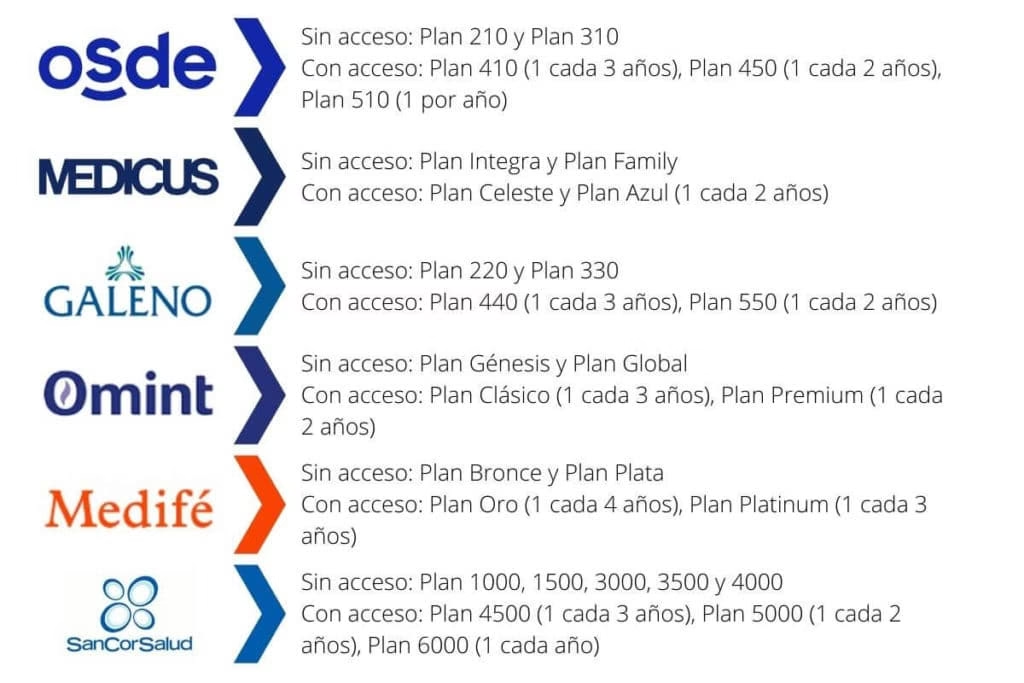
Los sistemas de salud públicos, como el seguro social, operan bajo un principio estricto de necesidad médica y funcional. La cobertura se centra exclusivamente en resolver problemas de salud. Basado en la información disponible, algunos procedimientos que suelen estar cubiertos son:
| Procedimiento | Posible Cobertura con Seguro Privado | Posible Cobertura en Seguridad Social |
|---|---|---|
| Rinoplastia Estética | No | No |
| Septoplastia (Funcional) | Sí, con justificación médica | Sí, con diagnóstico claro |
| Blefaroplastia por visión obstruida | Sí, con pruebas oftalmológicas | Generalmente sí |
| Aumento de Senos | No (excepto en reconstrucción) | No |
| Reducción Mamaria por Gigantomastia | Sí, con historial de síntomas | Sí, bajo criterios estrictos |
| Abdominoplastia Estética | No | No |
| Panniculectomía por problemas médicos | Sí, con documentación de infecciones/irritación | Posible, caso por caso |
Si crees que tu cirugía califica como médicamente necesaria, el proceso para obtener la aprobación requiere preparación y paciencia. Aquí tienes los pasos clave:
En la gran mayoría de los casos, no. La liposucción se considera un procedimiento cosmético para eliminar depósitos de grasa. Una excepción muy rara podría ser la eliminación de lipomas (tumores de grasa benignos) que causen dolor, pero incluso en esos casos, la cobertura no está garantizada y se evalúa individualmente.
Generalmente no. La diástasis de rectos (separación de los músculos abdominales) post-embarazo no suele considerarse una condición médica que requiera cirugía, a menos que sea extremadamente severa y esté asociada a una hernia. La mayoría de las abdominoplastias post-parto se consideran estéticas.
No te rindas. Tienes derecho a apelar la decisión. Revisa la carta de negación para entender los motivos, reúne documentación adicional si es necesario y presenta una apelación formal. A veces, un informe más detallado o una segunda opinión médica pueden cambiar el resultado.
Si la cirugía no es cubierta y no puedes costearla, existen alternativas. Muchos cirujanos ofrecen planes de financiación. También puedes considerar ahorrar para el procedimiento, buscar alternativas no quirúrgicas que puedan aliviar los síntomas o, en casos muy específicos, buscar ayuda de organizaciones sin fines de lucro.
En conclusión, la clave para la cobertura de una cirugía plástica por parte de un seguro reside en la capacidad de demostrar una necesidad médica clara y documentada. La comunicación abierta con tu equipo médico y tu compañía de seguros es fundamental para navegar este proceso con éxito.

Tu seguridad es lo primero. Antes de cualquier procedimiento estético, aprende a identificar una clínica...

¿Cansado de lucir una mirada fatigada? Descubre cuánto cuesta la blefaroplastia para eliminar las bolsas...
¿Quieres eliminar grasa localizada sin pasar por el quirófano? Conoce los tipos de liposucción sin...

Descubre cómo los antiguos egipcios, con un instrumental quirúrgico sorprendentemente moderno, sentaron las bases de...