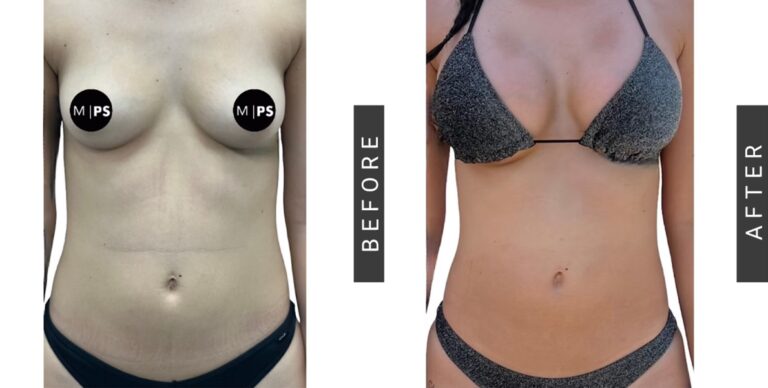
Aumento de Senos Gratis: ¿Mito o Realidad?
Descubre si es posible conseguir un aumento de senos gratis. Te explicamos las diferencias entre...
Navegar el mundo de los seguros médicos puede ser una tarea abrumadora, especialmente cuando se trata de obtener cobertura para una cirugía de piel. Muchos pacientes asumen que cualquier procedimiento que involucre la piel es puramente estético y, por lo tanto, no será cubierto. Sin embargo, la línea entre lo cosmético y lo médicamente necesario es más fina de lo que parece. La clave para lograr que su aseguradora apruebe el procedimiento reside en un concepto fundamental: la necesidad médica. En este artículo, desglosaremos el proceso completo, desde la primera consulta hasta cómo actuar en caso de una denegación, para que pueda defender su caso con las herramientas y el conocimiento adecuados.
Antes de iniciar cualquier trámite, es vital comprender la distinción que hacen las compañías de seguros. Esta diferencia es el pilar sobre el cual se aprueba o deniega una solicitud.
Se refiere a procedimientos realizados para mejorar la apariencia física de una persona, alterando características que se encuentran dentro del rango normal. El objetivo es puramente estético. Por ejemplo, la eliminación de un lunar benigno por razones de apariencia, un lifting facial para tratar arrugas o una liposucción. Las aseguradoras casi nunca cubren estos procedimientos, ya que no se consideran esenciales para la salud o el funcionamiento del cuerpo.
Este tipo de cirugía se realiza para corregir o reparar anormalidades funcionales del cuerpo causadas por defectos congénitos, traumatismos, infecciones, tumores o enfermedades. Su objetivo principal es restaurar la función y, en muchos casos, una apariencia normal. Aquí es donde se abre la puerta a la cobertura del seguro. Un procedimiento puede ser idéntico a uno estético, pero la razón detrás de él lo cambia todo.
Si bien cada póliza es diferente, existen ciertos procedimientos de piel que, con la justificación adecuada, tienen una alta probabilidad de ser cubiertos. Estos incluyen:
El éxito no depende de la suerte, sino de un proceso metódico y bien documentado. Siga estos pasos para maximizar sus posibilidades.
Su viaje comienza con la elección de un cirujano plástico o dermatólogo certificado. Durante la consulta, sea muy claro sobre los síntomas funcionales que experimenta. No se centre únicamente en la apariencia. ¿La lesión le duele? ¿La cicatriz limita su movimiento? ¿El exceso de piel le causa irritación constante? El médico evaluará su condición y determinará si existe una justificación médica legítima.
Este es el paso más crítico. Su caso ante la aseguradora es tan fuerte como la documentación que lo respalda. Su cirujano y su equipo administrativo recopilarán un paquete de envío que debe ser impecable. Este generalmente incluye:
Una vez que el paquete de documentación está completo, la oficina de su cirujano lo enviará a su compañía de seguros para solicitar una pre-autorización o precertificación. Este no es un proceso instantáneo. Un revisor médico de la aseguradora analizará toda la información y la comparará con las políticas de cobertura de su plan específico. Este proceso puede tardar desde unos días hasta varias semanas.
Eventualmente, recibirá una respuesta: aprobación o denegación.
| Característica | Cirugía Estética | Cirugía Médicamente Necesaria |
|---|---|---|
| Objetivo Principal | Mejorar la apariencia | Restaurar la función, aliviar síntomas, tratar una enfermedad |
| Cobertura de Seguro | Generalmente no cubierta | Generalmente cubierta (con la documentación adecuada) |
| Ejemplo de Procedimiento | Rinoplastia para cambiar la forma de la nariz | Rinoplastia para corregir un tabique desviado que causa problemas respiratorios |
| Documentación Clave | No aplica para el seguro | Carta de necesidad médica, fotos clínicas, historial de tratamientos, pruebas diagnósticas |
Primero, lea detenidamente la carta de denegación para entender la razón específica. Luego, contacte a la oficina de su cirujano. Ellos le guiarán en el proceso de apelación. Esto puede implicar una revisión de colega a colega (su médico habla directamente con un médico de la aseguradora) o la presentación de documentación adicional. Sea persistente.
La opinión de un médico es fundamental, pero las aseguradoras se rigen por criterios de póliza muy específicos y estrictos. Puede que su condición no cumpla con los umbrales exactos que la aseguradora ha establecido (por ejemplo, el grado de obstrucción visual en una blefaroplastia debe ser de un porcentaje específico). La apelación es la oportunidad para argumentar por qué su caso es una excepción o por qué cumple los criterios.
Sí, es posible. Por ejemplo, puede necesitar una septoplastia (médica) y querer una rinoplastia (estética) al mismo tiempo. En estos casos, la aseguradora solo cubrirá los costos asociados a la parte médicamente necesaria del procedimiento (honorarios del cirujano por esa parte, tiempo de quirófano, anestesia, etc.). Usted será responsable de todos los costos relacionados con la parte estética.
Absolutamente. Los planes HMO, PPO, EPO, etc., tienen diferentes reglas sobre redes de proveedores, referidos y requisitos de pre-autorización. Es crucial que conozca los detalles de su propio plan y que se asegure de que tanto el cirujano como el centro quirúrgico estén dentro de su red para minimizar los costos de su bolsillo.
En conclusión, conseguir la cobertura del seguro para una cirugía de piel es un proceso que requiere paciencia, diligencia y una comunicación clara y documentada. Trabaje en estrecha colaboración con un equipo quirúrgico experimentado que entienda cómo navegar estos sistemas. Recuerde que usted es el mayor defensor de su propia salud. Al armarse con la información correcta y presentar un caso sólido y bien fundamentado, aumenta significativamente sus posibilidades de obtener la aprobación que necesita para recibir el tratamiento adecuado.

Descubre si es posible conseguir un aumento de senos gratis. Te explicamos las diferencias entre...

Descubre todo sobre los drenajes tras una cirugía plástica. Aprende por qué se usan, cómo...

Descubre la historia de la cirugía plástica que intentó cambiar el rostro de Amado Carrillo,...
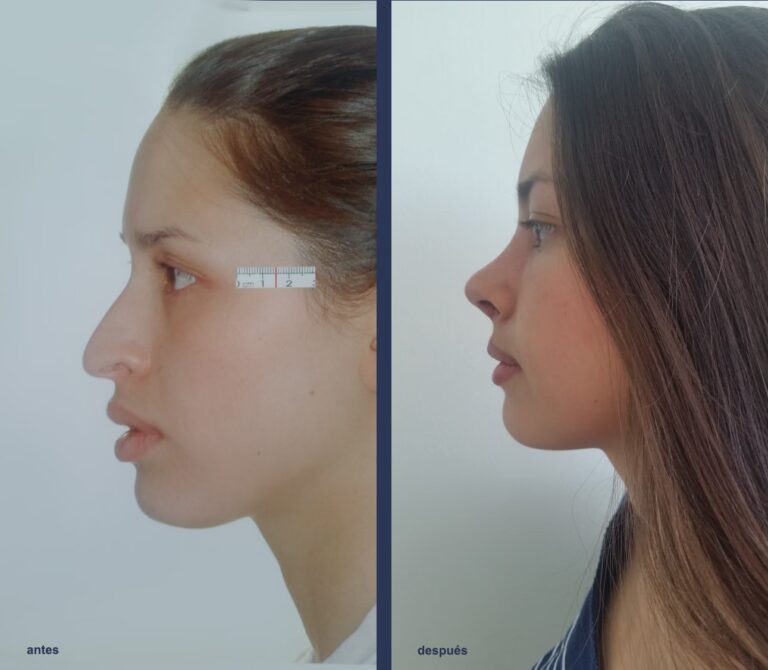
Descubre si tu EPS en Colombia cubre la rinoplastia. Te explicamos la diferencia clave entre...