
Dermolipectomía: Guía Completa de Cicatrices
¿Pensando en una dermolipectomía abdominal? Conoce todo sobre las cicatrices: tipos, evolución, cuidados y cómo...
La decisión de someterse a una cirugía, ya sea estética o por necesidad médica, siempre viene acompañada de una serie de preguntas sobre los riesgos y el proceso de recuperación. Una de las preocupaciones menos conocidas, pero de gran seriedad, es la posible relación con el síndrome de Guillain-Barré (SGB). ¿Puede una intervención quirúrgica desencadenar esta compleja enfermedad neurológica? La respuesta, aunque tranquilizadora por su baja frecuencia, es afirmativa. Un análisis profundo de casos clínicos ha comenzado a arrojar luz sobre esta conexión, identificando qué factores podrían aumentar la vulnerabilidad de un paciente y cómo se manifiesta esta condición en un contexto postoperatorio.

El síndrome de Guillain-Barré es una afección autoinmune en la que el propio sistema de defensa del cuerpo ataca por error al sistema nervioso periférico, la red de nervios que se encuentra fuera del cerebro y la médula espinal. Esto provoca debilidad muscular, hormigueo y, en casos severos, parálisis. Si bien comúnmente se asocia con infecciones virales o bacterianas previas, la evidencia sugiere que otros eventos estresantes para el cuerpo, como una cirugía, también pueden actuar como detonantes.
Un importante estudio retrospectivo realizado en la Clínica Mayo arrojó datos reveladores. Tras analizar los casos de 208 pacientes diagnosticados con SGB durante casi dos décadas, se encontró que un 9.1% de ellos desarrollaron los primeros síntomas dentro de las seis semanas posteriores a una intervención quirúrgica. Este hallazgo confirma que, aunque es un evento extremadamente raro, la cirugía puede ser un antecedente significativo en el desarrollo del síndrome.
El tiempo de aparición de los síntomas es un dato clave: la mediana fue de 15 días después del procedimiento. Esto sugiere que no es una reacción inmediata, sino un proceso inmunológico que se gesta durante el período de recuperación postoperatoria. Los tipos de cirugía que precedieron al SGB fueron variados, incluyendo procedimientos gastrointestinales, ortopédicos y cardíacos, lo que indica que el riesgo no está limitado a un tipo específico de intervención, sino posiblemente al trauma y la respuesta sistémica que cualquier cirugía mayor puede generar.

El estudio no solo estableció una conexión, sino que también identificó perfiles de pacientes con mayor predisposición a desarrollar SGB postquirúrgico. El análisis multivariante destacó un factor por encima de todos los demás: la presencia de una malignidad activa. Los pacientes con un diagnóstico de cáncer reciente o en tratamiento activo mostraron una asociación estadísticamente significativa con el desarrollo de SGB después de una cirugía.
Otros factores que también mostraron una asociación importante en análisis iniciales fueron:
Estos hallazgos sugieren que el SGB postquirúrgico no ocurre en un vacío. A menudo, se presenta en individuos cuyo sistema inmunológico ya está comprometido o predispuesto, y la cirugía actúa como el catalizador final.
| Factor de Riesgo | Pacientes con SGB Postquirúrgico | Pacientes con SGB no Quirúrgico |
|---|---|---|
| Malignidad Activa | Asociación significativamente más alta | Menos común |
| Trastorno Autoinmune Preexistente | Más prevalente (aprox. 26.3%) | Menos prevalente (aprox. 10%) |
| Infección Postoperatoria | Presente en un 21% de los casos | No aplica (aunque infecciones generales son un gatillo común) |
El manejo del síndrome de Guillain-Barré, ya sea postquirúrgico o no, requiere un enfoque multidisciplinario. El tratamiento médico estándar, como la inmunoglobulina intravenosa (IVIg) o la plasmaféresis, busca detener el ataque inmunológico. Sin embargo, la rehabilitación es la piedra angular para recuperar la función y la calidad de vida.

Desde las fases más agudas, la fisioterapia es crucial. El objetivo inicial no es ganar fuerza, sino mantener la función muscular y prevenir complicaciones como contracturas o trombosis. Los ejercicios varían según el estado del paciente:
Aunque no existe una “dieta para el Guillain-Barré”, la nutrición juega un papel de apoyo vital. El cuerpo está en un estado de reparación y lucha contra la inflamación. Por ello, se recomienda evitar alimentos que puedan exacerbar la respuesta inflamatoria. Esto incluye:
En su lugar, se debe priorizar una dieta rica en nutrientes, antioxidantes y compuestos antiinflamatorios, como frutas, verduras, grasas saludables (aguacate, aceite de oliva) y proteínas de calidad. Una buena nutrición apoya la salud nerviosa y proporciona al cuerpo las herramientas que necesita para sanar.
En el estudio de referencia, el 95% de los pacientes con SGB postquirúrgico habían recibido anestesia general. Sin embargo, esto probablemente refleja el hecho de que las cirugías mayores, que son las más asociadas con el síndrome, se realizan bajo este tipo de anestesia. No se encontraron casos después de anestesia puramente local o espinal, pero el estudio no puede concluir que la anestesia general sea un factor de riesgo independiente. El factor principal parece ser la respuesta del cuerpo a la cirugía en sí, no necesariamente el tipo de anestesia.
Cualquier procedimiento quirúrgico mayor implica un trauma para el cuerpo y, teóricamente, podría ser un desencadenante. Sin embargo, el riesgo de SGB sigue siendo extremadamente bajo. No hay datos específicos que sugieran un mayor riesgo en cirugía plástica en comparación con otras cirugías mayores. Es un evento tan infrecuente que no suele formar parte de la lista estándar de complicaciones directas, pero es crucial que los pacientes con factores de riesgo (como enfermedades autoinmunes o cáncer activo) discutan todas las posibles eventualidades con su cirujano y equipo médico.

Esta es una preocupación válida. Curiosamente, en el estudio mencionado, ocho pacientes se sometieron a cirugías posteriores después de haberse recuperado de su episodio de SGB y ninguno experimentó una recurrencia del síndrome. Aunque es una muestra pequeña, este dato es alentador. La decisión final debe ser individualizada y tomada en consulta con un neurólogo y el cirujano, evaluando los beneficios del nuevo procedimiento frente a cualquier riesgo teórico.
La capacidad para conducir depende completamente de la recuperación individual y la severidad de los síntomas residuales. El SGB puede dejar secuelas como debilidad en pies y manos, fatiga o problemas de coordinación. Conducir de forma segura requiere fuerza para presionar los pedales, control fino de las manos en el volante y tiempos de reacción rápidos. Por lo tanto, es imprescindible obtener una autorización médica explícita de un médico o neurólogo antes de volver a conducir.

¿Pensando en una dermolipectomía abdominal? Conoce todo sobre las cicatrices: tipos, evolución, cuidados y cómo...

Descubre todo sobre el rejuvenecimiento íntimo: desde tratamientos con láser hasta cirugía. Conoce los costos,...
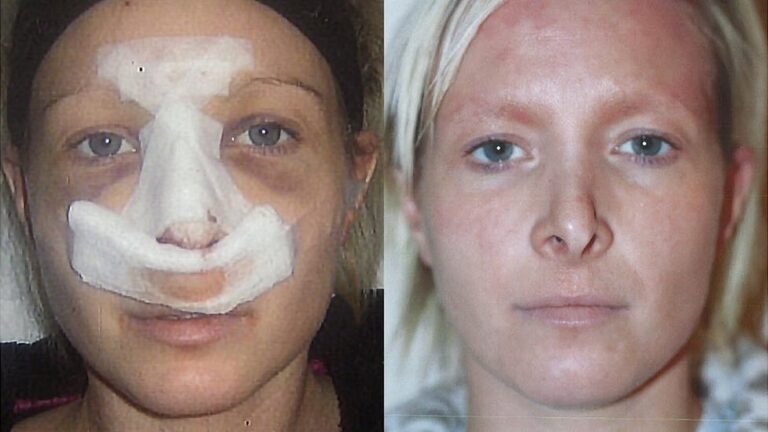
¿Te preguntas cómo luce un lifting facial una década después? Descubre la realidad sobre su...
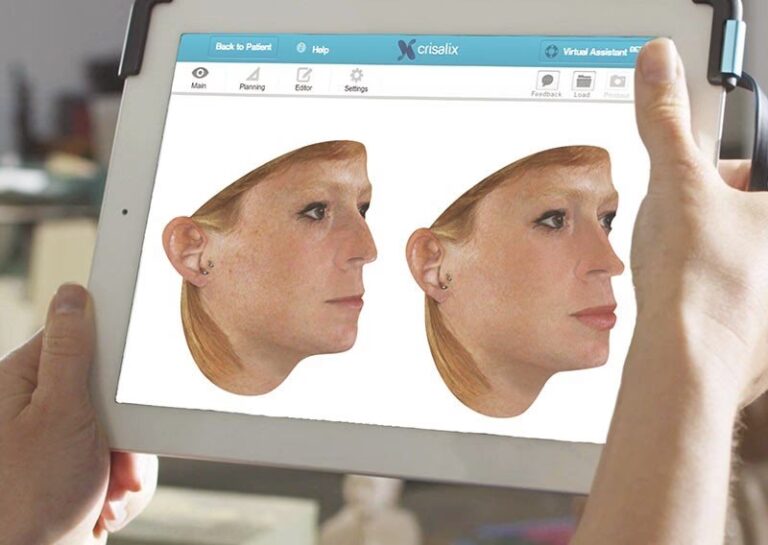
La Inteligencia Artificial promete revolucionar la cirugía plástica con una precisión del 88%. Descubre cómo...