
Coste del Aumento de Pecho: Mia vs. Preservé
Descubre cuánto cuestan las técnicas de aumento de pecho Mia Femtech y Preservé. Analizamos sus...
La fascitis necrosante, popularmente conocida como la enfermedad o bacteria “comecarne”, es una de las emergencias médicas más temidas y devastadoras. Se trata de una infección bacteriana rara pero extremadamente agresiva que se propaga rápidamente a través de los tejidos blandos del cuerpo, destruyendo la piel, la grasa y el tejido que recubre los músculos (la fascia). Dada su rápida progresión y alta tasa de mortalidad, la comprensión de su naturaleza y, sobre todo, de su tratamiento, es de vital importancia. A diferencia de otras infecciones que pueden manejarse únicamente con antibióticos, la fascitis necrosante exige una intervención inmediata y contundente, donde el cirujano se convierte en la pieza clave para detener su avance mortal.
Para entender la gravedad de esta condición, es crucial visualizar cómo actúa. La infección se inicia en las capas más profundas de la piel y los tejidos subcutáneos. Las bacterias responsables, que pueden ser de diversos tipos (como Streptococcus del grupo A, Staphylococcus aureus o, en casos más raros, bacilos gramnegativos como Serratia marcescens), liberan toxinas potentes. Estas toxinas provocan una respuesta inflamatoria masiva y, lo que es más crítico, causan la coagulación de los vasos sanguíneos que irrigan la zona. Al cortar el suministro de sangre, el tejido afectado muere, un proceso conocido como necrosis. Este tejido muerto se convierte en un caldo de cultivo perfecto para que las bacterias se multipliquen sin control, y al mismo tiempo, impide que los antibióticos administrados por vía intravenosa lleguen al foco de la infección. La infección no se queda quieta; se disemina a una velocidad alarmante a lo largo de los planos fasciales, que son como autopistas de tejido conectivo que interconectan diferentes partes del cuerpo.
Aunque cualquier persona puede desarrollar fascitis necrosante, existen ciertos factores que aumentan la vulnerabilidad. La puerta de entrada suele ser una ruptura en la piel, que puede ser tan grande como una herida quirúrgica o tan pequeña como un rasguño, una picadura de insecto o una inyección.
Los individuos con mayor riesgo incluyen:
El principal desafío en el manejo de la fascitis necrosante es su diagnóstico temprano, ya que en sus etapas iniciales puede confundirse fácilmente con una infección cutánea mucho más común y menos grave, como la celulitis. Sin embargo, hay señales de alarma que deben levantar una alta sospecha:
Ante la sospecha de fascitis necrosante, no hay tiempo que perder. El pilar fundamental y el único tratamiento definitivo es el desbridamiento quirúrgico urgente y agresivo. Esta no es una opción, es una necesidad imperativa para salvar la vida y la extremidad del paciente.
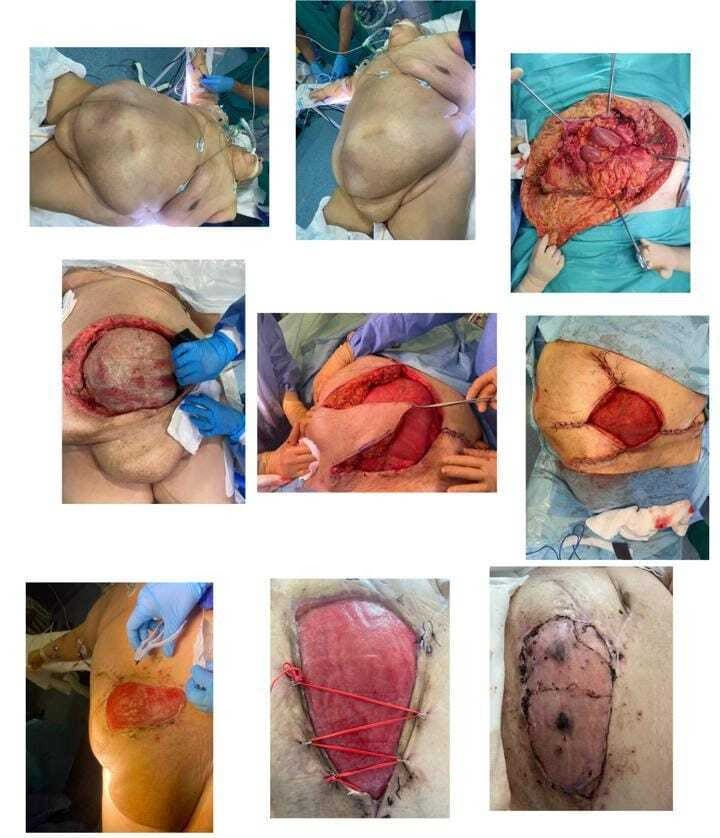
El desbridamiento quirúrgico consiste en llevar al paciente al quirófano de inmediato para realizar una exploración de la zona afectada. El cirujano realiza incisiones para abrir los compartimentos de tejido y evaluar la extensión real del daño, que casi siempre es mucho mayor de lo que la piel aparenta. El objetivo es extirpar todo el tejido necrótico, sin excepción. El cirujano corta y elimina piel, grasa, fascia y, en ocasiones, músculo, hasta que solo queda tejido viable, sano y con sangrado activo. Dejar incluso una pequeña cantidad de tejido muerto atrás permitiría que la infección continúe su avance.
Es muy común que un solo procedimiento no sea suficiente. Los pacientes con fascitis necrosante a menudo requieren múltiples cirugías de desbridamiento, programadas cada 24 a 48 horas, para reevaluar la herida y eliminar cualquier tejido que haya muerto en el intervalo. Este enfoque de “second look” o revisiones programadas es crucial para asegurar que la infección ha sido completamente erradicada.
| Característica | Celulitis Común | Fascitis Necrosante |
|---|---|---|
| Dolor | Moderado, proporcional a los hallazgos | Extremo, desproporcionado |
| Progresión | Lenta (días) | Muy rápida (horas) |
| Tejido Afectado | Piel y tejido subcutáneo superficial | Fascia profunda, grasa, músculo |
| Signos Sistémicos | Generalmente leves o ausentes al inicio | Graves y tempranos (shock, sepsis) |
| Tratamiento Principal | Antibióticos | Desbridamiento quirúrgico inmediato + Antibióticos |
Si bien la cirugía es el eje central, el manejo de la fascitis necrosante requiere un equipo multidisciplinario. Paralelamente a la intervención quirúrgica, se implementan otras medidas críticas:
Superada la fase aguda de la infección, el paciente se enfrenta a un nuevo desafío: la reconstrucción de los extensos defectos de tejido dejados por los desbridamientos. Aquí es donde la cirugía plástica y reconstructiva juega un papel fundamental. El objetivo es cerrar las heridas, restaurar la función y mejorar la apariencia estética. Dependiendo del tamaño y la localización del defecto, las opciones reconstructivas pueden incluir:
El camino hacia la recuperación es largo y a menudo requiere múltiples procedimientos quirúrgicos, rehabilitación física y apoyo psicológico.
No se considera contagiosa de persona a persona en el sentido tradicional. Las bacterias que la causan son comunes en el ambiente o en nuestro propio cuerpo. La enfermedad se desarrolla cuando estas bacterias encuentran una vía de entrada (una herida) en una persona susceptible.
Es extremadamente raro. La gran mayoría de las heridas curan sin problemas. El riesgo aumenta si la herida es profunda, se contamina con tierra o agua sucia, o si la persona tiene factores de riesgo preexistentes como la diabetes o un sistema inmune debilitado.
El tratamiento es una colaboración. El cirujano general o el cirujano ortopédico suelen realizar los desbridamientos iniciales. Los médicos intensivistas manejan al paciente en la UCI. Y los cirujanos plásticos son esenciales para la fase de reconstrucción de la herida.
A pesar de los avances médicos, la mortalidad sigue siendo alta, oscilando entre el 20% y el 40%, e incluso más en algunos estudios. El factor más importante para la supervivencia es el diagnóstico precoz y la rapidez con la que se realiza el primer desbridamiento quirúrgico. Cada hora de retraso aumenta significativamente el riesgo de muerte.
La fascitis necrosante es una lección brutal sobre la importancia del tiempo en medicina. Es una emergencia quirúrgica absoluta donde la vacilación puede tener consecuencias fatales. El mensaje clave es inequívoco: el único tratamiento que ha demostrado salvar vidas es la intervención quirúrgica rápida y agresiva para eliminar todo el tejido infectado y necrótico. La combinación de un alto índice de sospecha clínica, un diagnóstico rápido y un desbridamiento quirúrgico inmediato, junto con un soporte intensivo, ofrece al paciente la mejor oportunidad de sobrevivir a esta devastadora infección.

Descubre cuánto cuestan las técnicas de aumento de pecho Mia Femtech y Preservé. Analizamos sus...

Descubre cuánto cuesta realmente una Lipo 360 en Tijuana. Te explicamos cómo se calcula el...
Descubre un viaje fascinante a través del tiempo. La cirugía estética no nació en Hollywood,...
Exploramos si existe la cirugía para cambiar el color de la piel. Descubre la verdad...