
Cirugía Plástica: Más Allá de la Belleza
¿Sabes qué es realmente la cirugía plástica? Descubre sus dos vertientes, la reparadora y la...
En el vasto mundo de las afecciones dermatológicas, existen algunas que por su nombre y apariencia pueden generar una alarma considerable. Una de ellas es, sin duda, el cuerno cutáneo. Esta protuberancia, que se asemeja a un pequeño cuerno de animal, puede aparecer en cualquier parte del cuerpo, aunque es más frecuente en zonas expuestas al sol. Si bien su aspecto puede ser impactante, la pregunta fundamental que surge en la mente de quienes lo padecen es: ¿es peligroso? La respuesta no es simple, ya que el cuerno en sí mismo es una acumulación de queratina, pero la lesión que se encuentra en su base es la que determina su verdadera naturaleza y los riesgos asociados.
Este artículo tiene como objetivo desmitificar el cuerno cutáneo, explorando en profundidad qué es, cuáles son sus causas más frecuentes, desde las completamente benignas hasta las potencialmente malignas, y cuál es el enfoque médico adecuado para su diagnóstico y tratamiento. Comprender esta lesión es el primer paso para abordarla correctamente y garantizar la salud de nuestra piel.
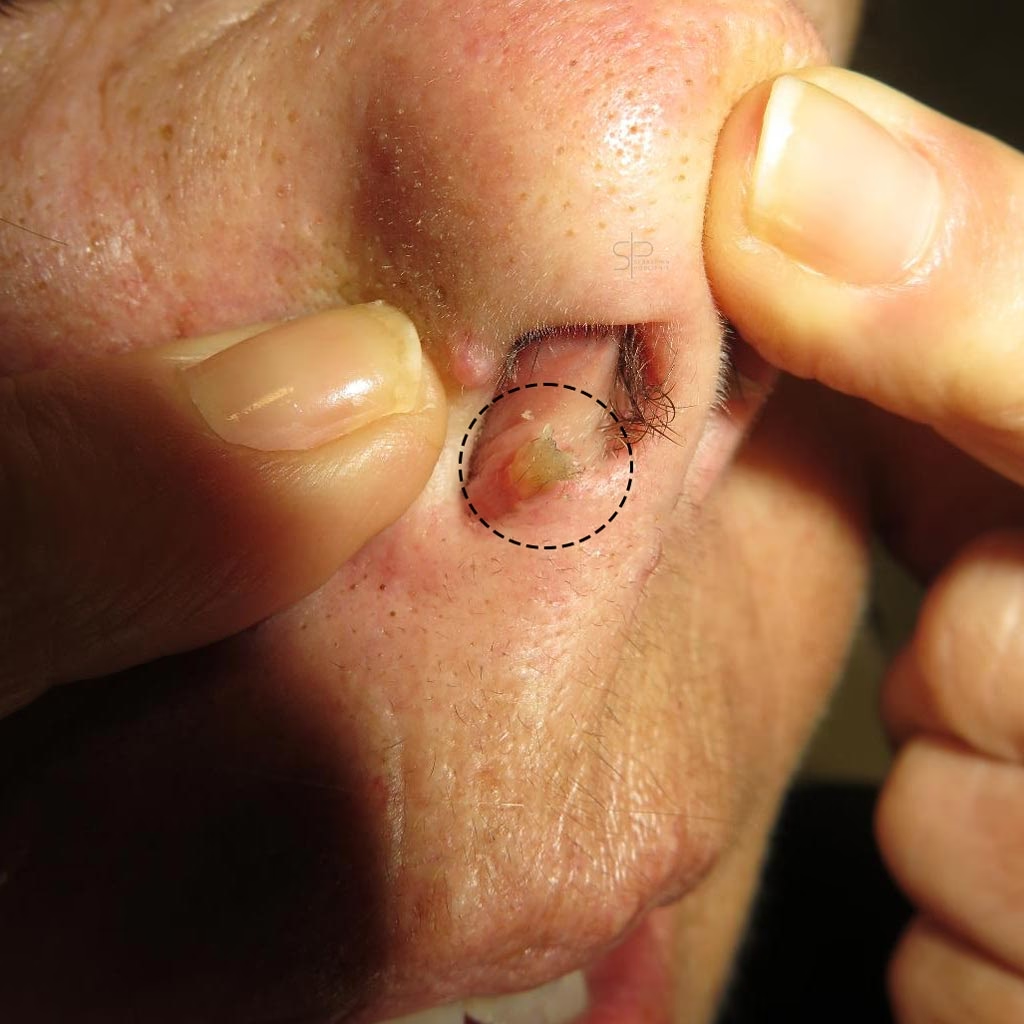
El término “cuerno cutáneo” (del latín cornu cutaneum) no es un diagnóstico en sí mismo, sino un concepto semiológico, es decir, una descripción clínica de una lesión. Se define como una protuberancia tumoral, generalmente de forma cónica, en la que su altura es significativamente mayor que su diámetro. Está compuesta principalmente por queratina compactada, la misma proteína que forma nuestro cabello y uñas.
Su apariencia es inconfundible: una excrecencia dura, de color blanco-amarillento o parduzco, que puede ser recta o curva, y cuyo tamaño puede variar desde unos pocos milímetros hasta varios centímetros en casos excepcionales. Lo crucial, y que debe quedar claro, es que el cuerno es la manifestación visible de un proceso que ocurre en su base. La verdadera identidad de la lesión (benigna, premaligna o maligna) se encuentra oculta debajo de esta acumulación de queratina.
El universo de lesiones que pueden dar origen a un cuerno cutáneo es muy variado. Sin embargo, la experiencia clínica ha demostrado que ciertas afecciones son las responsables en la mayoría de los casos. A continuación, detallamos las cinco causas más comunes.
Considerada la causa más frecuente, la queratosis actínica es una lesión precancerosa. Su origen está directamente relacionado con el daño solar acumulado a lo largo de los años, por lo que es más común en personas de piel clara y en áreas fotoexpuestas como la cara, el cuero cabelludo (especialmente en personas calvas), el dorso de las manos y el escote. La base de un cuerno originado por una queratosis actínica suele ser eritematosa (enrojecida), áspera y descamativa. Aunque el riesgo de que una lesión individual evolucione a un cáncer de piel es bajo (aproximadamente 1%), el tratamiento es fundamental para prevenir esta progresión hacia un carcinoma epidermoide.
Esta es una causa completamente benigna. La queratosis seborreica es uno de los tumores cutáneos no cancerosos más comunes en adultos mayores. Generalmente se presentan como placas de aspecto verrugoso, grasoso y pigmentado (de color marrón o negro). Ocasionalmente, esta lesión puede producir una cantidad excesiva de queratina, formando un cuerno cutáneo. Aunque no representa ningún riesgo para la salud, a menudo se elimina por razones estéticas o si causa irritación por el roce con la ropa.
Las verrugas comunes, causadas por una infección del virus del papiloma humano (VPH), son otra causa frecuente de cuernos cutáneos, especialmente en manos y pies. El virus estimula un crecimiento descontrolado de las células de la piel, lo que puede llevar a una producción exagerada de queratina. La base de un cuerno de este origen suele ser rugosa, similar a la de una verruga convencional. Son lesiones benignas, pero pueden ser contagiosas y molestas.
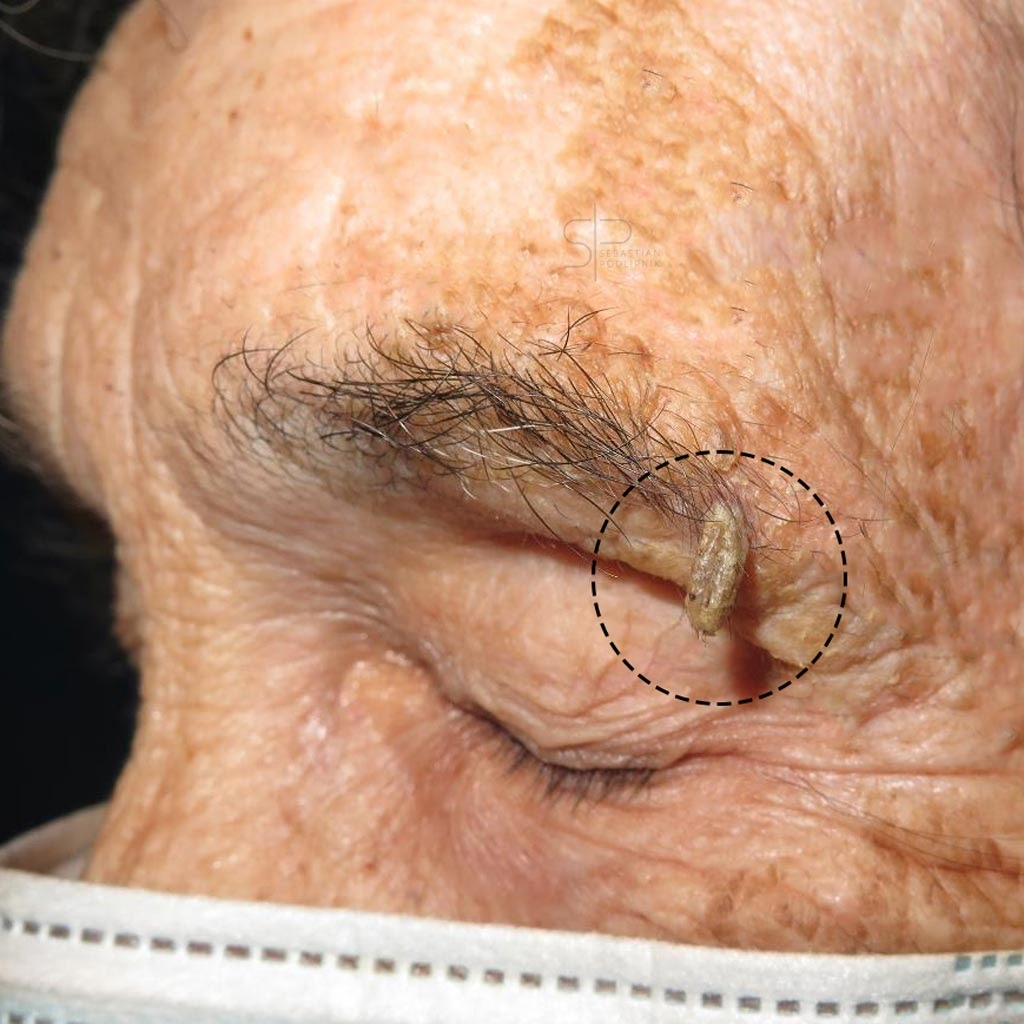
Esta es la causa más preocupante. El carcinoma epidermoide es el segundo tipo de cáncer de piel más común y requiere un tratamiento inmediato y adecuado. Aunque no es la causa más habitual de un cuerno cutáneo, siempre debe ser descartada por un especialista. Un cuerno que crece sobre un carcinoma epidermoide puede tener una base indurada (endurecida), infiltrada, ulcerada o que sangra con facilidad. La detección temprana es clave, ya que este tipo de cáncer puede invadir tejidos cercanos e, infrecuentemente, metastatizar a otras partes del cuerpo.
Se trata de una infección viral de la piel, más común en niños y personas con el sistema inmunitario debilitado. Normalmente causa pequeñas pápulas perladas con una depresión central. En casos raros, especialmente en pacientes inmunodeprimidos, estas lesiones pueden inflamarse y producir un cuerno cutáneo. Aunque la infección es benigna y autolimitada en la mayoría de los casos, la aparición de un cuerno requiere evaluación para un tratamiento adecuado.
| Causa Subyacente | Naturaleza | Características de la Base | Población Afectada |
|---|---|---|---|
| Queratosis Actínica | Pre-Maligna | Roja, áspera, descamativa | Adultos mayores, piel clara, exposición solar |
| Queratosis Seborreica | Benigna | Grasosa, verrugosa, pigmentada | Adultos de mediana edad y mayores |
| Verruga Vulgar | Benigna (Viral) | Rugosa, papilomatosa | Niños y adultos jóvenes |
| Carcinoma Epidermoide | Maligna | Endurecida, ulcerada, sangrante | Adultos mayores, exposición solar, inmunodeprimidos |
| Molluscum Contagioso | Benigna (Viral) | Perlada, con depresión central | Niños, inmunodeprimidos |
Dado que es imposible determinar la naturaleza de la lesión base solo con la inspección visual, el tratamiento estándar y recomendado para todo cuerno cutáneo es su eliminación quirúrgica completa. Este procedimiento se conoce como exéresis.
El cirujano no solo extirpa el cuerno, sino también su base, asegurando márgenes de piel sana alrededor para garantizar la eliminación total de la lesión subyacente. Esta pieza quirúrgica es de vital importancia, ya que se envía a un laboratorio para su estudio anatomopatológico (biopsia). Solo el análisis microscópico por parte de un patólogo puede confirmar el diagnóstico definitivo y determinar si la lesión era benigna, premaligna o maligna, y si fue extirpada por completo.
Este paso es fundamental. Si la base resulta ser un carcinoma, la biopsia confirmará el diagnóstico y guiará los siguientes pasos, que pueden incluir una ampliación de los márgenes o seguimiento estricto para detectar recurrencias.
No, afortunadamente la mayoría de los cuernos cutáneos (alrededor del 60%) se asientan sobre lesiones benignas. Sin embargo, un porcentaje significativo (cerca del 40%) puede estar asociado a lesiones precancerosas o malignas. Por esta razón, toda lesión de este tipo debe ser considerada potencialmente peligrosa hasta que se demuestre lo contrario mediante una biopsia.
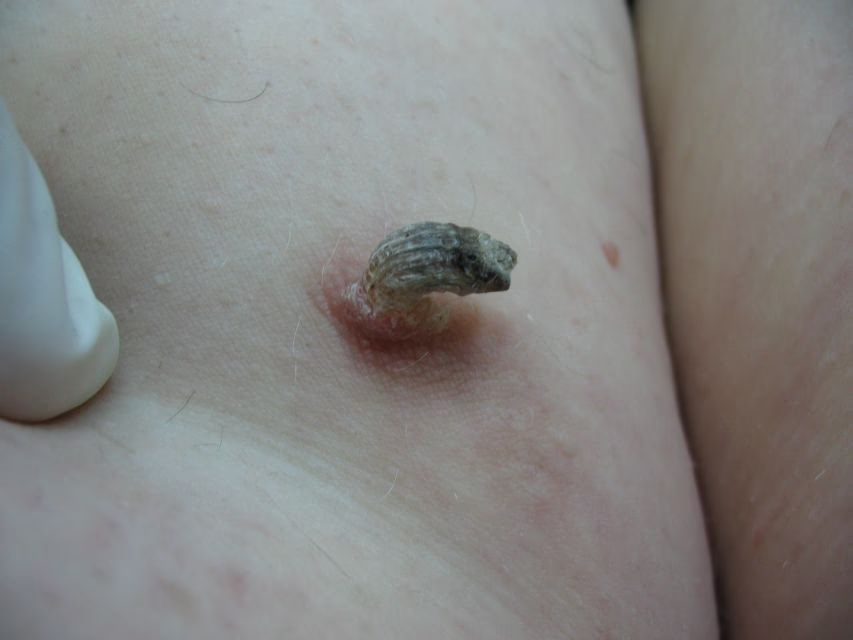
Generalmente, el cuerno en sí no causa dolor, ya que está compuesto de queratina sin terminaciones nerviosas. Sin embargo, puede generar molestias si se encuentra en una zona de roce constante (como el cuello o la cintura) o si la base está inflamada o infectada.
Sí, existe la posibilidad de recurrencia. Si la exéresis de la lesión base no fue completa, el cuerno puede volver a crecer. Además, si la causa es el daño solar crónico, pueden aparecer nuevas lesiones (como queratosis actínicas) en la misma zona o en otras áreas fotoexpuestas.
Aunque es mucho más común en personas mayores de 60 años debido a la acumulación de daño solar y a la mayor prevalencia de queratosis, también puede aparecer en personas más jóvenes. En estos casos, las causas suelen estar más relacionadas con infecciones virales como las verrugas.
Absolutamente no. Intentar eliminar un cuerno cutáneo en casa es extremadamente peligroso. No solo no se tratará la causa subyacente, sino que, si la base es maligna, manipularla puede diseminar las células cancerosas, retrasar un diagnóstico crucial y empeorar significativamente el pronóstico. Siempre debe ser evaluado y tratado por un médico especialista.
El cuerno cutáneo es una lesión dermatológica que, si bien puede parecer solo un problema estético, encierra la posibilidad de una patología subyacente seria. La clave es no subestimarlo. Ante la aparición de cualquier protuberancia con estas características, la acción correcta es acudir a un dermatólogo o cirujano plástico. La exéresis y posterior análisis histológico no solo resuelven el problema de forma definitiva, sino que ofrecen la tranquilidad de un diagnóstico certero, permitiendo actuar a tiempo en caso de malignidad. Cuidar nuestra piel implica también prestar atención a estas señales y buscar siempre el consejo de un profesional.

¿Sabes qué es realmente la cirugía plástica? Descubre sus dos vertientes, la reparadora y la...
¿Tu punta nasal tiene un surco o está dividida? Descubre qué es la punta nasal...

Descubre la adicción a la cirugía, un trastorno psicológico donde la búsqueda de operaciones se...

Una joven de 25 años murió durante una cirugía estética. Descubre los detalles del trágico...