
Cirugía Plástica en Tailandia: Guía de Costos
Descubre cuánto cuesta una cirugía plástica en Tailandia. Te damos una guía completa de precios,...
Los injertos de piel son uno de los procedimientos más fundamentales y salvavidas en la cirugía plástica y reconstructiva. Utilizados para tratar quemaduras extensas, heridas traumáticas, úlceras crónicas o para reconstruir áreas tras la extirpación de un cáncer de piel, su éxito es crucial para la recuperación del paciente. Sin embargo, como ocurre con cualquier tejido trasplantado, existe la posibilidad de que el cuerpo lo identifique como un elemento extraño y lo ataque. Este fenómeno, conocido como rechazo, es una de las complicaciones más temidas y es vital entender por qué ocurre, cómo identificarlo y qué se puede hacer al respecto.
https://www.youtube.com/watch?v=DIAbyXQc2hU
Un injerto de piel es un procedimiento quirúrgico que consiste en tomar una porción de piel sana de una parte del cuerpo, llamada zona donante, para colocarla sobre otra área que ha perdido su cobertura cutánea, la zona receptora. El objetivo principal es cerrar una herida, prevenir infecciones, reducir la pérdida de líquidos y promover una cicatrización más rápida y estética.
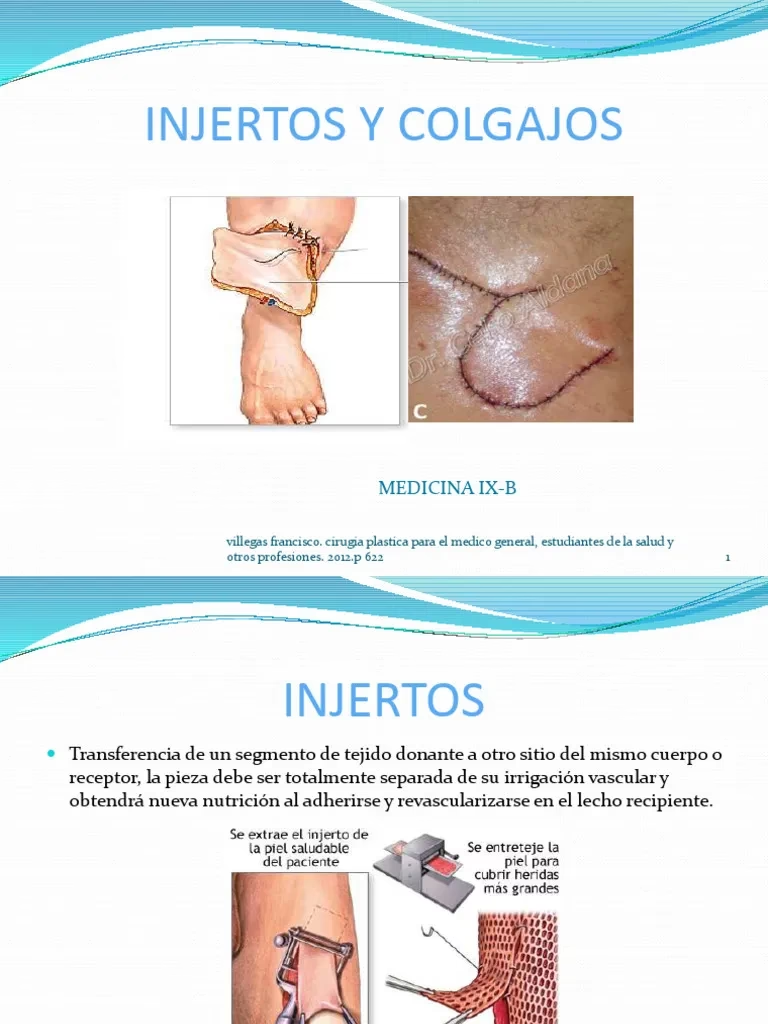
Existen principalmente dos tipos de injertos según su grosor:
El éxito del injerto depende de un proceso llamado vascularización, donde los vasos sanguíneos de la zona receptora crecen hacia el injerto para nutrirlo y mantenerlo vivo. Si este proceso falla, el injerto muere y se produce el fracaso del procedimiento.
El principal protagonista en el rechazo de un injerto es nuestro sistema inmunitario. Su función es proteger al cuerpo de invasores como bacterias, virus y otros patógenos. Para ello, es capaz de diferenciar las células propias de las ajenas. Cada una de nuestras células tiene en su superficie unas moléculas llamadas antígenos de histocompatibilidad (HLA), que funcionan como una especie de “carnet de identidad” celular.
Cuando se coloca un injerto de piel de otra persona, el sistema inmunitario del receptor detecta que los antígenos HLA del tejido donado son diferentes a los propios. Lo interpreta como una amenaza y desencadena una respuesta inmunitaria para destruirlo, de la misma manera que atacaría a un virus. Las células inmunitarias, especialmente los linfocitos T, se infiltran en el injerto, atacan sus vasos sanguíneos y provocan su muerte por falta de irrigación (necrosis). Este es el mecanismo biológico del rechazo.
No todos los injertos tienen el mismo riesgo de ser rechazados. La procedencia del tejido es el factor determinante.
| Tipo de Injerto | Origen del Tejido | Riesgo de Rechazo | Descripción |
|---|---|---|---|
| Autoinjerto | Del propio paciente | Prácticamente nulo | Es el estándar de oro. Al ser tejido del mismo individuo, el sistema inmunitario lo reconoce como propio y no lo ataca. La compatibilidad es del 100%. |
| Aloinjerto (u Homoinjerto) | De otro ser humano (donante vivo o cadavérico) | Muy alto | El sistema inmunitario del receptor lo identificará como extraño y lo rechazará si no se administran fármacos inmunosupresores. Se usa como cobertura temporal. |
| Xenoinjerto (o Heteroinjerto) | De una especie diferente (ej. cerdo) | Extremadamente alto | La disparidad genética es máxima, provocando una respuesta de rechazo muy rápida y agresiva. Se utiliza casi exclusivamente como un vendaje biológico temporal. |
| Isoinjerto | De un gemelo idéntico | Nulo | Caso muy raro. Al compartir la misma información genética, los antígenos HLA son idénticos y no hay rechazo. Es funcionalmente igual a un autoinjerto. |
Como se puede ver, el aloinjerto es el principal escenario donde se habla de rechazo. Aunque son muy útiles para cubrir grandes superficies quemadas de forma temporal mientras la piel del propio paciente se regenera, su destino final es ser rechazados y reemplazados.
Es crucial que tanto el personal médico como el paciente estén atentos a los signos que pueden indicar un problema con el injerto. Detectar el rechazo a tiempo puede, en algunos casos, permitir tomar medidas para salvarlo o, al menos, para manejar la complicación de la mejor manera posible. Los síntomas suelen aparecer entre 5 y 10 días después de la cirugía en un rechazo agudo.
Los signos más comunes incluyen:
Aunque el rechazo inmunológico es una causa importante, no es la única razón por la que un injerto puede fallar. Otras complicaciones comunes que pueden imitar o contribuir al rechazo son:
La mejor estrategia es siempre la prevención. En el caso de los autoinjertos, la prevención se centra en evitar las otras causas de fracaso: un control meticuloso de la herida para prevenir infecciones, una técnica quirúrgica depurada para evitar hematomas y una correcta inmovilización postoperatoria.
Cuando se utiliza un aloinjerto, el rechazo es inevitable a largo plazo, pero su viabilidad puede prolongarse con medicamentos inmunosupresores. Estos fármacos debilitan la respuesta del sistema inmunitario para darle tiempo al cuerpo a recuperarse. Sin embargo, su uso conlleva riesgos, como una mayor susceptibilidad a las infecciones.
Si un injerto muestra signos de rechazo o fracaso, el tratamiento dependerá de la causa y la gravedad:
Sí, a menos que el donante sea un gemelo idéntico. Un aloinjerto de un donante no emparentado será siempre rechazado por el sistema inmunitario tarde o temprano. Su uso es una medida temporal para estabilizar al paciente y proteger la herida mientras se prepara una solución definitiva, como un autoinjerto.
Los primeros signos de que un injerto está “prendiendo” se pueden observar a los 3-5 días, cuando empieza a adquirir un tono rosado. La integración se considera estable después de 7 a 10 días, aunque el proceso completo de maduración y cicatrización puede llevar meses.
Sí, el proceso inflamatorio asociado al rechazo suele ser doloroso. Un aumento del dolor en la zona del injerto después de los primeros días de la cirugía es una señal de alerta que debe ser comunicada al cirujano.
No se puede prevenir de forma permanente, pero se puede retrasar significativamente mediante el uso de fármacos inmunosupresores. Sin embargo, debido a los efectos secundarios de estos medicamentos, su uso en injertos de piel no suele ser a largo plazo, a diferencia de los trasplantes de órganos vitales.

Descubre cuánto cuesta una cirugía plástica en Tailandia. Te damos una guía completa de precios,...
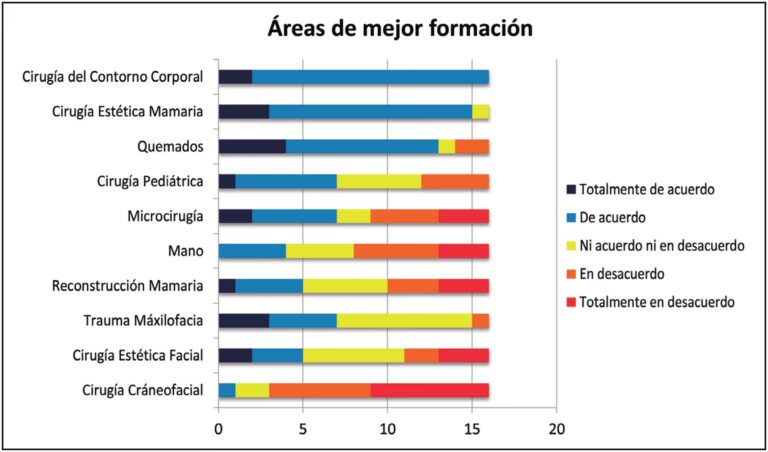
Descubre el vasto mundo de las especialidades quirúrgicas. Desde neurocirugía hasta la cirugía plástica, exploramos...

Explora cómo los videojuegos, como Saints Row, simulan la cirugía plástica con editores de personajes...
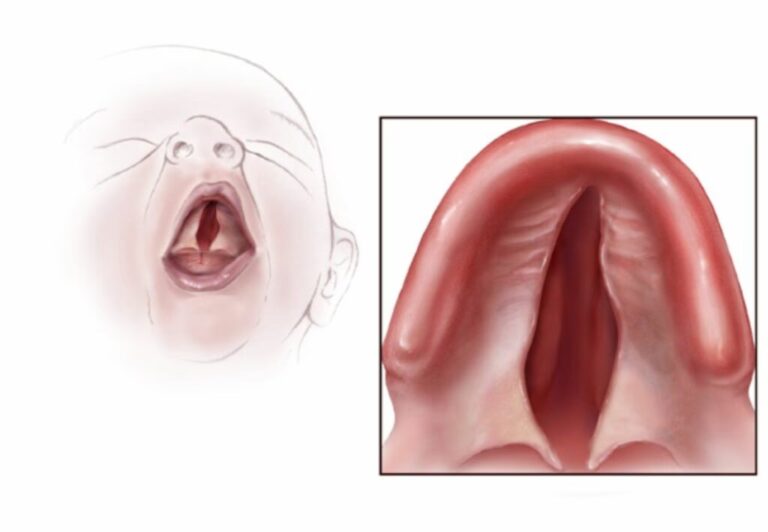
¿Sientes pánico solo de pensar en una inyección en el paladar? Descubre las técnicas avanzadas...